ACTUALIDAD
19 de julio de 2021
NEUMONÍA POR COVID: “EL 70% DE LOS PACIENTES GRAVES SUFREN SECUELAS NO MENOS DE 6 MESES”

Nacionales - Lo afirma en una entrevista con Clarín Oscar Rizzo, neumonólogo y jefe de Urgencias del Hospital María Ferrer. Dice que algunas secuelas son permanentes. Qué controles hay que hacer.
¿Cuál es la diferencia entre una neumonía común y una neumonía provocada por Covid?
- Como neumonólogos estamos acostumbrados a ver neumonías en el curso de la profesión en muchos años. Neumonías bacterianas o virales. Esta es una neumonía diferente, en el sentido que dudamos si se puede poner el mismo nombre. Por ejemplo los infiltrados pulmonares más graves suelen aparecer cuando el virus ya desapareció de la sangre, lo cual es llamativo.
- ¿Por qué?
- Es una enfermedad en dos fases. Una primera donde hay mucha fiebre, hay mucho virus en la sangre. Una segunda fase dónde el virus baja, y de repente hay una explosión en el pulmón que genera infiltrados. ¿Uno puede llamarla estrictamente neumonía? No hay una palabra diferente que la defina pero es distinta a otras infecciones. Una neumonía bacteriana, en cambio, tiene la infección cuando tiene la mayor carga viral y acá tiene los infiltrados pulmonares cuando no la tiene.
- O sea, cuando parece que el Covid se está yendo puede venir lo peor.
- De por sí es una enfermedad que tiene un patrón de comportamiento diferente, en donde interviene no solamente el virus sino también los mecanismos de defensa e inflamatorios del huésped. De hecho se ha descubierto que aquellos que portan algunos genes de la especie Neandertal, pueden tener una evolución peor. Por ejemplo en una familia que el padre tiene diabetes, y está obeso tuvo una forma más o menos severa, y el hijo que tiene 40 años tiene una forma mucho más grave. En una misma familia puede tener un cuadro totalmente diferente eso se ve muchas veces. Es certero que durante el cuadro agudo los pacientes tienen un comportamiento distinto de las neumonías que estábamos acostumbrados a ver.
- ¿Las lesiones que se producen en los pulmones también son distintas?
- Sí. Uno puede diferenciar dos cuadros que solapan, es más, se superponen. Uno es el Covid prolongado. Es el que dura más de las tres o cuatro semanas que puede durar un cuadro infeccioso viral. A veces dura tres meses, en donde los pacientes tienen tos, sensación de falta de aire. Eso puede complementarse con las secuelas que quedan del Covid. El Covid prolongado puede tenerlo aun quien tuvo una forma leve. Por ejemplo, tiene dolor de cabeza durante dos o tres meses, no siente que su capacidad pulmonar es la misma que tenía antes o tiene tos.
- ¿Y el otro cuadro?
- Son las secuelas. Éstas se ven más en los pacientes que tuvieron formas graves de la enfermedad. En donde uno puede ver lesiones a veces permanentes, muchas veces reversibles pero muy lentamente, y pacientes que quedan con deterioro de su capacidad funcional muy severa, que requiere oxigeno después de salir de una terapia intensiva. Es un cuadro que deja secuelas. Hay estudios publicados en donde prácticamente el 55% de los pacientes que estaban internados a los tres meses todavía tienen lesiones pulmonares funcionales o tomográficas.
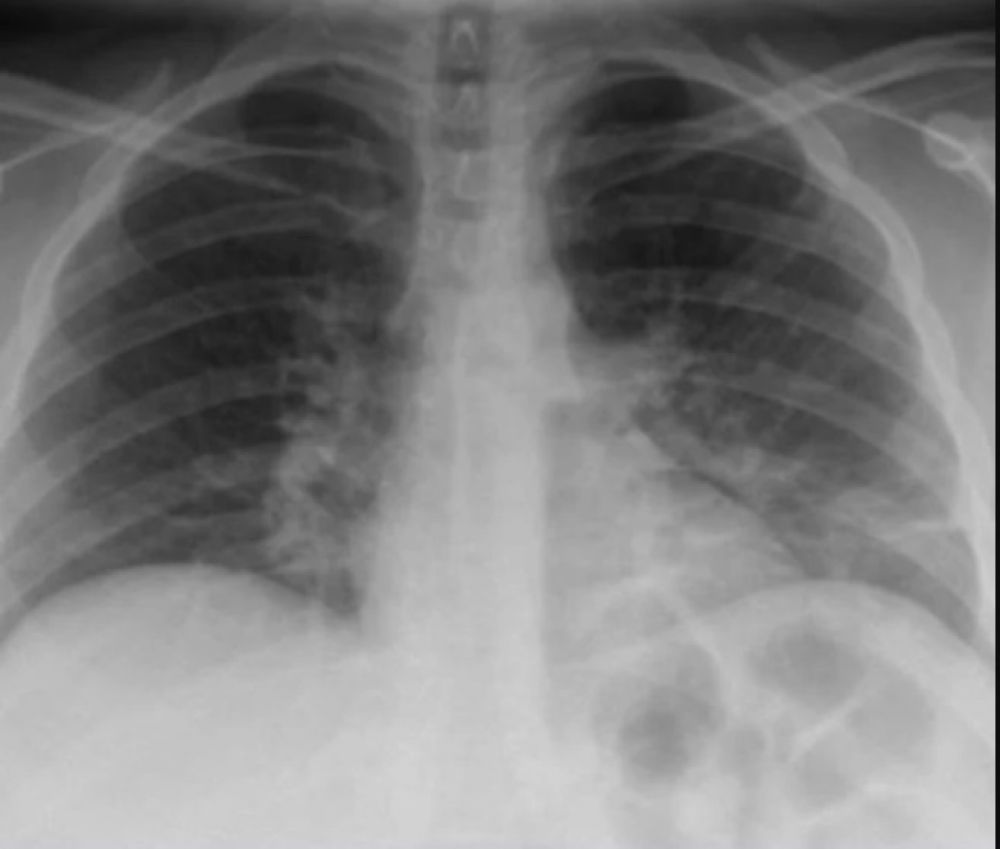
- ¿A qué llama secuelas en formas más graves?
- Es la persona que se internó y requirió oxígeno. Si requirió oxígeno de alto flujo tiene más chances de tener lesiones más graves, y si encima tuvo que tener un sistema de ventilación no invasiva con un sistema de apoyo respiratorio todavía mas grave. Y si termina con respirador en general tiene más secuelas. El 70% de estos casos va a tener secuelas no menos de seis meses después de haber completado el cuadro de Covid. A veces quedan permanentes, alguna parte se puede revertir y otra parte queda.
- El “María Ferrer” es un hospital especializado en vías respiratorias. ¿Están viendo más casos de este tipo de afecciones?
- Sí. Nos tenemos que dividir en atender dos cosas, por un lado los pacientes con el Covid agudo, y por otro lado pacientes que tuvieron Covid y que quedan con secuelas y hay que atenderlos. En general todos los pacientes que tuvieron Covid aún en formas leves deben ser evaluados una vez que termina el proceso agudo. Lo que va a cambiar entre quien estuvo ventilado, quien requirió oxígeno en alto flujo en esos casos se va a hacer una evaluación mucho más integral. Pero aún pacientes que uno los vio leves, ambulatorios, que no se internaron, tienen que ser evaluados entre 15 y 30 días después de haberse curado del cuadro infeccioso inicial.
- ¿Qué análisis hay que hacer?
- Mínimamente tienen que tener una placa de tórax evaluada, un electrocardiograma. Estos pacientes pueden tener lesiones de miocarditis, la inflamación del músculo cardíaco, y del pericardio. Miopericarditis, que es una enfermedad que afecta no solamente las células de los alvéolos del pulmón, sino también la parte vascular del pulmón y eso genera en algunos pacientes la necesidad de hacer estudios más específicos.
- ¿Hay casos que quedan secuelas permanentes y requieren medicación continúa?
- Hay casos que requieren oxígeno continúo, por ejemplo, porque quizás en reposo están con niveles de oxígeno normal pero en actividad les cae. Hay que ver qué pasa con esos pacientes en el largo plazo. Se parece mucho, aunque no es exactamente igual, a una enfermedad que se llama fibrosis pulmonar que la vemos desde siempre. Esta enfermedad genera un daño fibroso en el pulmón y dificulta la respiración.
- ¿La neumonía por Covid es siempre bilateral?
- Sí, decir siempre si en medicina es exagerar. En la mayor parte de las veces la neumonía es bilateral. Aún los pacientes que no se internan si vos le haces una tomografía computada también tienen neumonía. Casi el 80% de los pacientes que padecen Covid aún en formas leves tuvieron en un momento agudo una neumonía. Esto no quiere decir que todo paciente leve requiera una tomografía computada. Tener una neumonía en el Covid no implica riesgo. Lo que uno tiene que entender es la extensión. Uno mide la extensión de una neumonía con el nivel de oxigenación que tiene el paciente. Hay una forma muy sencilla de medirlo con el saturómetro y con el oxímetro.
- ¿El hecho de que en algunos pacientes esa neumonía avance más o avance menos de qué depende?
- En general una parte es debido al virus y obviamente las variantes tienen algunas diferencias. Sin embargo, se habló mucho de la variante Delta por ejemplo, y no es estrictamente más agresiva en el sentido de ocasionar más daño pulmonar. Lo que tiene es que si vos tenías un paciente que podía infectar a cuatro con el virus original de Wuhan, con el virus Delta infecta a ocho. Infecta a mucha más gente y en el número total hay más pacientes que van a requerir más internación, y que van a morirse pero simplemente porque el número de infectados es el doble.






















Seguinos